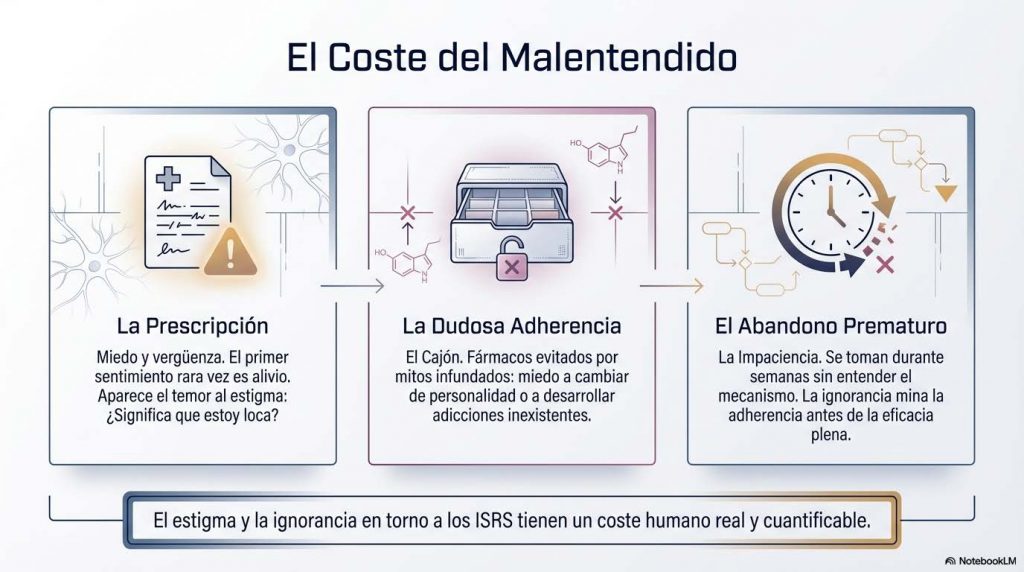
Existe una conversación que se repite en consultas, en urgencias, en los pasillos de los hospitales. Alguien recibe una prescripción de antidepresivo y lo primero que siente no es alivio, sino vergüenza. O miedo. A veces pregunta en voz baja si eso significa que está «loca». A veces lo deja en el cajón sin tomarlo, porque alguien le dijo que engancha, que te cambia la personalidad, que es para casos graves. A veces lo toma durante semanas sin entender qué está haciendo exactamente en su cerebro, y esa ignorancia mina la adherencia antes de que el fármaco haya tenido tiempo de actuar.
Este artículo existe para esa persona. Y también para quienes la cuidan, y para aquellos, ya de paso, que juzgan sin saber.
Los inhibidores selectivos de la recaptación de serotonina son los fármacos psiquiátricos más prescritos en el mundo. Son primera línea de tratamiento en la depresión mayor, la distimia, el trastorno de ansiedad generalizada, el trastorno obsesivo-compulsivo, el trastorno de pánico y el trastorno de estrés postraumático. Tienen décadas de uso, miles de ensayos clínicos que respaldan su eficacia y su seguridad, y sin embargo siguen siendo probablemente los fármacos más cargados de malentendidos y estigma de todo el panorama farmacológico contemporáneo. Y eso tiene un coste humano real: personas que sufren innecesariamente porque no se atreven a tomar lo que les prescribieron, o que lo toman sin comprenderlo y lo abandonan antes de que haga efecto.
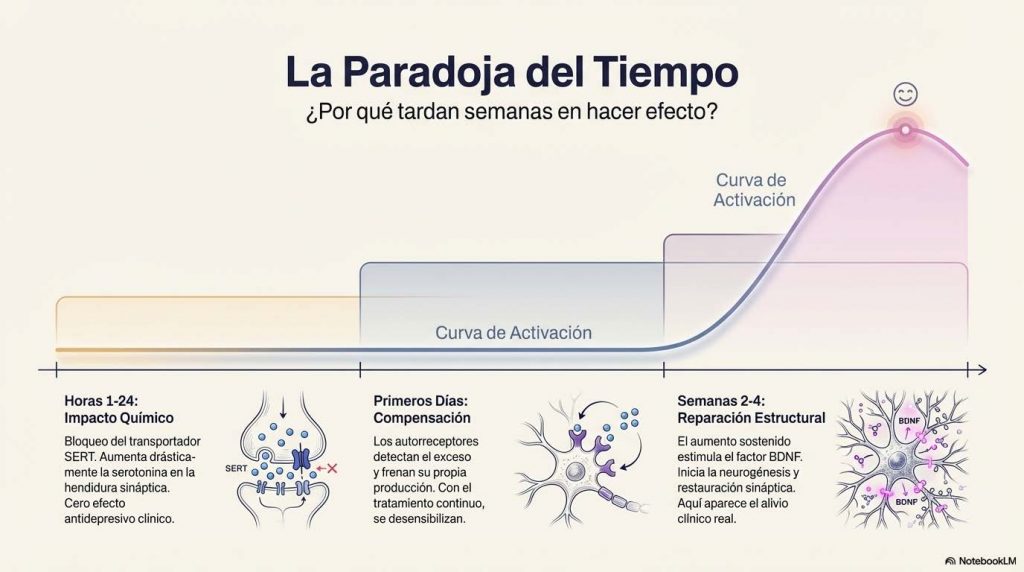
Qué hacen exactamente, y por qué tardan semanas
El mecanismo primario de los ISRS es el bloqueo del transportador de serotonina, el SERT, una proteína de membrana que recapta la serotonina desde la hendidura sináptica hacia la neurona presináptica, terminando la señal. Al bloquearlo, los ISRS permiten que la serotonina permanezca más tiempo disponible en la sinapsis. El aumento de serotonina sináptica ocurre desde las primeras horas. El efecto antidepresivo tarda dos, tres o cuatro semanas. Esa discrepancia es la primera pista de que el mecanismo real es más complejo que el simple bloqueo de la recaptación.
Lo que ocurre durante esas semanas implica una cascada de adaptaciones.
En los primeros días, los autorreceptores presinápticos detectan el exceso de serotonina y compensan frenando su propia producción. Con el tratamiento crónico, esos autorreceptores se desensibilizan y dejan de actuar como freno.
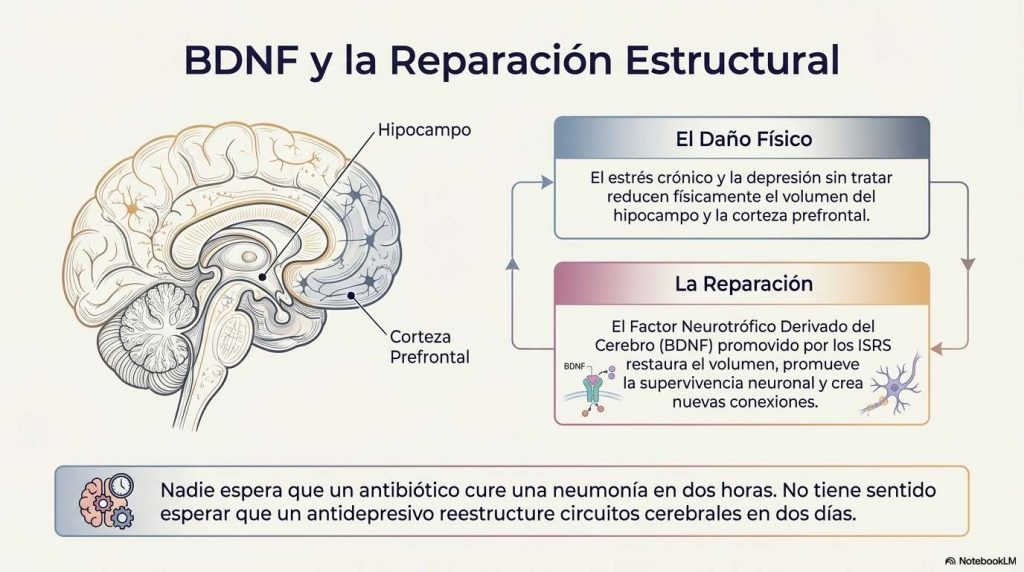
Pero lo más importante sucede más adelante: el aumento sostenido de serotonina estimula la expresión del factor neurotrófico BDNF en el hipocampo y la corteza prefrontal, dos regiones cuyo volumen se reduce de forma evidente y cuantificable en la depresión crónica como consecuencia del estrés sostenido. El BDNF promueve la supervivencia neuronal, la neurogénesis y la restauración de conexiones sinápticas dañadas.
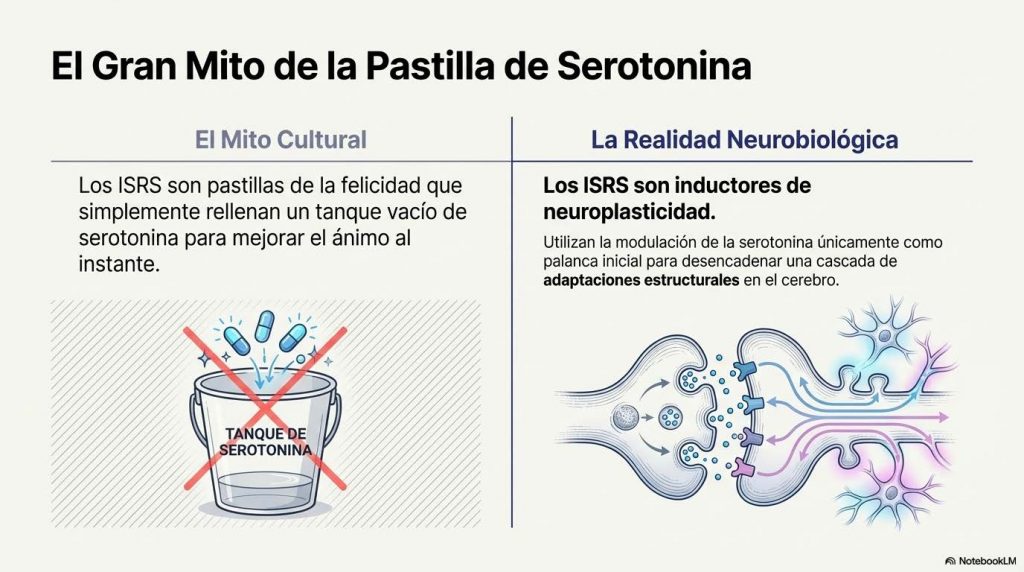
Los ISRS no son pastillas de serotonina. Son inductores de neuroplasticidad que utilizan la serotonina como palanca inicial.
El estrés crónico y la depresión sin tratar encogen, literalmente, algunas regiones del cerebro. Los ISRS contribuyen a revertir ese daño estructural. Eso lleva tiempo, exactamente igual que cualquier proceso de reparación de cualquier tejido del cuerpo. Nadie espera que un antibiótico cure una neumonía en dos horas. No tiene sentido esperar que un antidepresivo reestructure circuitos cerebrales en dos días, y algunos, desgraciadamente, de los que niegan la enfermedad, no tienen opción a repararse nunca.
El nombre «inhibidor selectivo de la recaptación de serotonina» es engañosamente insuficiente, para explicar en profundidad lo que hace. La investigación de las últimas dos décadas ha demostrado que estos fármacos modulan una red de sistemas de neurotransmisión extraordinariamente amplia.
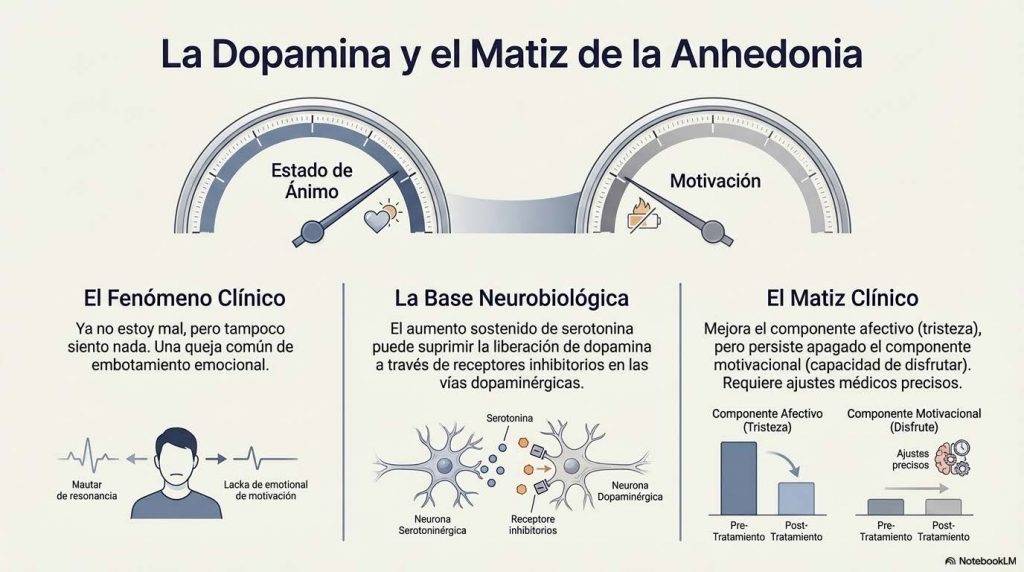
Sobre la dopamina. El aumento sostenido de serotonina puede suprimir la liberación de dopamina a través de receptores inhibitorios localizados en las vías dopaminérgicas. Esta es la base neurobiológica de algo que muchos pacientes describen con precisión: «ya no estoy mal, pero tampoco siento nada». El ánimo depresivo mejora, pero la motivación y la capacidad de disfrutar persisten apagadas. No es que el fármaco no funcione. Es que está modulando el componente afectivo serotoninérgico sin restaurar completamente el componente motivacional dopaminérgico, un matiz clínico que tiene implicaciones directas sobre cómo se ajusta el tratamiento.
Sobre el glutamato y el GABA. El tratamiento crónico con ISRS produce efectos sobre la neurotransmisión glutamatérgica y GABAérgica que contribuyen a restaurar la función cognitiva a través de mecanismos neuroplásticos.
En la depresión crónica, el exceso de cortisol producido por el eje hipotálamo- hipofisario adrenal sobre activado, estimula la liberación de glutamato en la corteza prefrontal y el hipocampo, produciendo un estado de sobreexcitación que daña las dendritas y suprime el factor neutrófico del cerebro. Los ISRS, al modular indirectamente los niveles de glutamato hipocampal, participan en revertir ese estado neurotóxico.
El tratamiento antidepresivo prolongado se asocia con recuperación del volumen hipocampal visible en neuroimagen, con correlatos clínicos medibles en la función cognitiva.
Sobre el sistema endocannabinoide: el hallazgo que lo cambia todo. Este es el aspecto más sorprendente y menos conocido de la farmacología de los ISRS. La pregunta de si afectan a la anandamida, el principal endocannabinoide endógeno, tiene una respuesta clara: no solo la afectan, sino que la aumentan de forma significativa, y ese aumento podría ser uno de los mecanismos clave de su efecto ansiolítico. Por lo cual, la teoría de ciertos divulgadores se cae por si misma; es decir, puedes medicarte, y activar la molécula de “Dios”
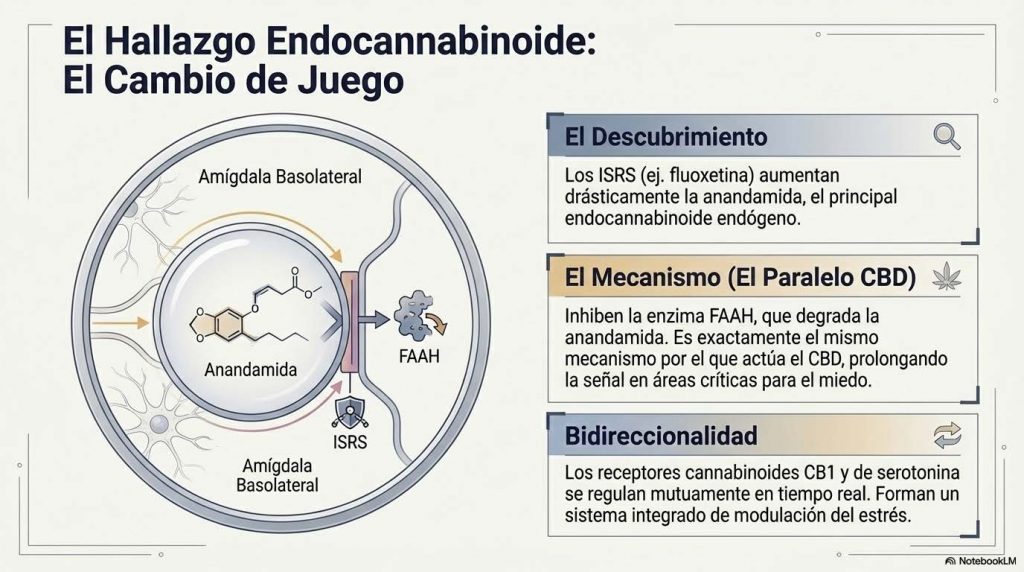
El tratamiento crónico con fluoxetina produce un aumento significativo de los niveles de anandamida en la amígdala basolateral, junto con una reducción de la actividad de la enzima FAAH, que es la principal responsable de la degradación de la anandamida. En términos directos: la fluoxetina inhibe la FAAH, exactamente el mismo mecanismo por el que el CBD eleva la anandamida endógena. Al frenar su degradación, el ISRS prolonga y amplifica la señal endocannabinoide en una de las regiones más críticas para el procesamiento del miedo y la ansiedad.
La relación entre serotonina y sistema endocannabinoide es bidireccional y estructuralmente íntima. Los receptores cannabinoides CB1 se encuentran en las propias neuronas serotoninérgicas de los núcleos del rafe, regulan los niveles de receptores de serotonina y la tasa de disparo de las neuronas serotoninérgicas. En sentido inverso, la activación de ciertos receptores de serotonina provoca la liberación de endocannabinoides, y estos pueden suprimir el disparo sináptico de forma retrógrada. Son dos sistemas que se regulan mutuamente en tiempo real, no dos vías paralelas independientes.
Los pacientes con depresión mayor y con TEPT muestran niveles reducidos de anandamida simultáneamente con la baja actividad serotoninérgica. La deficiencia es paralela en ambos sistemas. Los ISRS, al actuar sobre los dos de forma simultánea aunque con mecanismos distintos, tienen un perfil de acción más amplio de lo que su nombre sugiere.
La vortioxetina: cuando el mecanismo va más allá del ISRS
La vortioxetina merece mención separada porque se incluye frecuentemente en la categoría genérica de antidepresivos serotoninérgicos cuando es, farmacológicamente, una molécula sustancialmente más compleja. Además de inhibir el SERT como los ISRS clásicos, actúa directamente sobre varios subtipos de receptores serotoninérgicos: es agonista del receptor 5-HT1A, antagonista de los receptores 5-HT3, 5-HT7 y 5-HT1D.
Esta acción multimodal produce efectos downstream sobre el glutamato, el GABA, la acetilcolina, la noradrenalina y la dopamina que son más amplios y más directos que los de los ISRS clásicos. El downstream es el conjunto de los efectos en cascada que ocurren aguas abajo del mecanismo inicial. Cuando un fármaco actúa sobre un receptor, esa señal no se queda ahí: activa una cadena de reacciones dentro de la neurona que acaban modificando la producción de otras moléculas, la expresión de genes o el funcionamiento de sistemas de neurotransmisión completamente distintos al que se tocó primero; es todo lo que pasa después, más allá del punto de impacto directo.
Su perfil diferencial más relevante clínicamente es la cognición. En los ensayos publicados, la vortioxetina ha demostrado mejoras en velocidad de procesamiento, atención, memoria de trabajo y función ejecutiva que van más allá de la mejoría esperable por la simple remisión de los síntomas depresivos. Este efecto procognitivo, relacionado con su modulación de las interneuronas GABAérgicas y su impacto sobre la señalización glutamatérgica hipocampal, la posiciona como opción especialmente relevante en pacientes en quienes los síntomas cognitivos son predominantes o en quienes otros antidepresivos han producido aplanamiento o embotamiento. Tiene además un perfil diferencial en efectos adversos: menor disfunción sexual que los ISRS clásicos, sin aumento de peso significativo, y sin la sedación que algunos pacientes experimentan con otras moléculas.
No es un ISRS estricto. Es un modulador serotoninérgico multimodal con un mecanismo de acción y un perfil clínico propios.
Distimia, ansiedad y estigma: el argumento que nadie hace con suficiente claridad
La distimia, rebautizada en el DSM-5 como trastorno depresivo persistente, es una forma de depresión crónica de intensidad moderada que puede durar años o décadas sin que la persona que la padece la reconozca siquiera como enfermedad. No es tristeza profunda ni incapacidad para funcionar. Es vivir permanentemente por debajo del nivel de bienestar que sería posible. Es levantarse cada mañana con ese peso invisible que algunos han llegado a considerar simplemente «su forma de ser». Es funcionar, cumplir, aguantar, pero sin el acceso real a la alegría, la motivación genuina o la sensación de que la vida tiene un sabor propio.
Su prevalencia se estima en torno al 2-6% de la población general, con una duración media antes del diagnóstico que puede superar los cinco años. Cinco años de sufrimiento que podría haberse reducido.
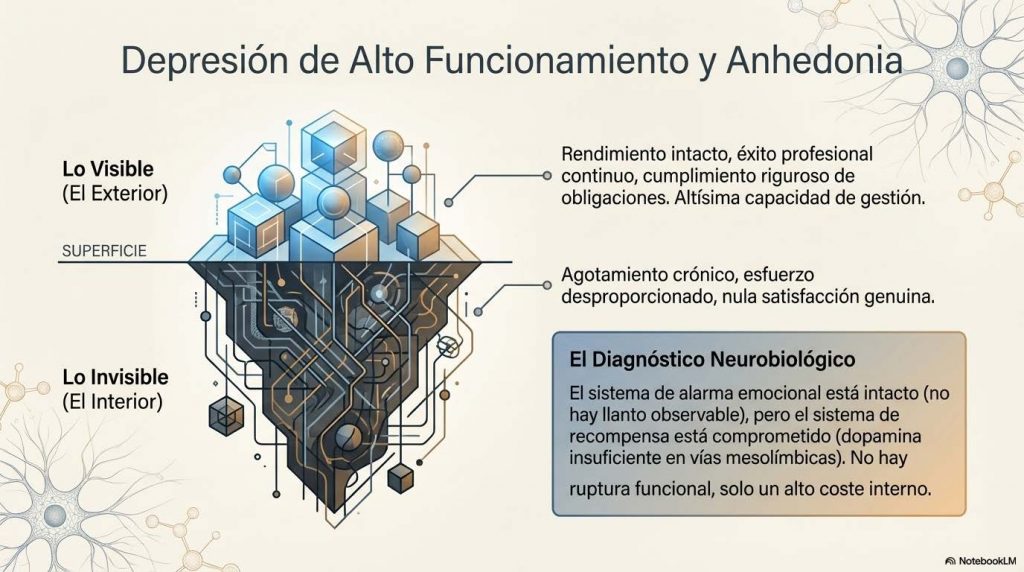
Existe además un perfil clínico que raramente recibe nombre propio y que, por eso mismo, es especialmente difícil de reconocer: la depresión de alto funcionamiento con anhedonia predominante. No hay ánimo bajo en el sentido clásico, no hay llanto, no hay incapacidad visible. La persona trabaja, cumple, rinde, a veces rinde extraordinariamente bien. Pero hacerlo todo cuesta un esfuerzo desproporcionado, nada produce satisfacción genuina, y la alegría, cuando aparece, es breve y siempre prestada.
El sistema de alarma emocional parece intacto. Lo que está comprometido es el sistema de recompensa: la dopamina insuficiente en las vías mesolímbicas borra el acceso al placer sin que ello se traduzca en una tristeza observable desde fuera. Este cuadro es especialmente frecuente en personas con alta exigencia, alta capacidad de gestión del malestar y un entorno que las necesita funcionando, personas que han aprendido tan bien a sostenerse que nadie, incluso ellas mismas, reconoce que hay algo que sostener. El diagnóstico llega tarde, si llega, precisamente porque el criterio implícito que se usa para reconocer la depresión es la ruptura funcional. Y aquí la ruptura no existe. Solo un coste interno que nadie ve y que se paga cada día.
El tratamiento con ISRS tiene evidencia sólida en la distimia. No es un uso marginal ni cuestionable. Es medicina basada en la evidencia. Pero el estigma actúa como una barrera silenciosa que impide a muchas personas beneficiarse de un tratamiento que les cambiaría la calidad de vida. Los argumentos del estigma son siempre los mismos, y conviene desmantelarlos con precisión.
«Los antidepresivos son para casos graves, yo no estoy tan mal.» Esta frase encierra una jerarquía implícita del sufrimiento que no tiene ninguna base neurobiológica ni clínica. El criterio para tratar una condición no es su espectacularidad sino su impacto sobre la calidad de vida y su respuesta al tratamiento disponible. Una persona con distimia que lleva años viviendo por debajo de su potencial de bienestar tiene tanto derecho al tratamiento como quien está en cama sin poder levantarse. No se espera que alguien con hipertensión leve-moderada tenga un infarto antes de tratarla. La medicina preventiva y de mantenimiento tiene exactamente el mismo sentido en psiquiatría que en cardiología.
«Los antidepresivos te cambian la personalidad.» Lo que cambia la depresión no tratada es la personalidad. Lo que cambia el estrés crónico y el sufrimiento mantenido durante años es la personalidad. Lo que reducen los ISRS eficaces es precisamente esa distorsión impuesta por la enfermedad, ese filtro oscuro a través del cual la persona percibe su propia vida. La mayoría de los pacientes que responden bien al tratamiento no describen sentirse distintos. Describen sentirse, finalmente, ellos mismos.

«Los antidepresivos crean dependencia.» Esta confusión entre dependencia y necesidad de tratamiento crónico es una de las más extendidas y dañinas. La dependencia farmacológica implica tolerancia progresiva que obliga a aumentar la dosis, síndrome de abstinencia severo y comportamiento de búsqueda compulsiva. Nada de eso ocurre con los ISRS.
Lo que puede ocurrir es un síndrome de discontinuación cuando se retiran de forma brusca, con mareo, sensaciones eléctricas e irritabilidad transitoria, que se previene completamente con una retirada gradual y supervisada. Confundir esto con dependencia es como confundir la necesidad de retirar los corticoides gradualmente con adicción a los corticoides. Son fenómenos fisiológicos de adaptación, no adicción.
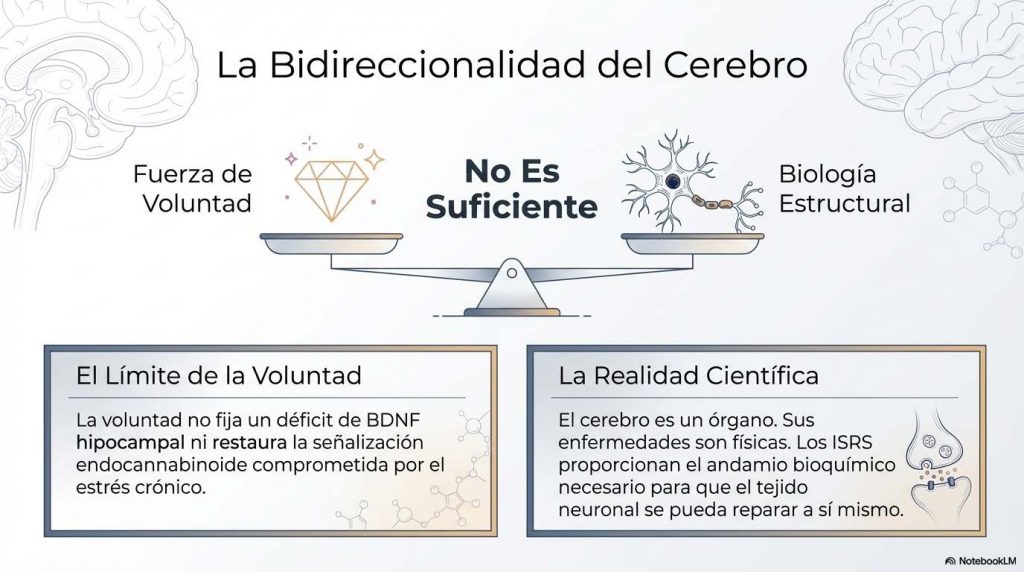
«Tomar antidepresivos significa que estás loca.» Significa que tienes una condición neurobiológica que responde a tratamiento farmacológico. El cerebro es un órgano. Sus enfermedades son enfermedades. Los fármacos que las tratan son medicina. El estigma alrededor de la salud mental no es inocuo: tiene víctimas concretas, personas que posponen el tratamiento años por vergüenza, que lo abandonan por presión social, que sufren innecesariamente porque alguien les dijo que esto se supera «con voluntad». La voluntad no fija un déficit de BDNF hipocampal. La voluntad no restaura la señalización endocannabinoide comprometida por el estrés crónico. La voluntad es valiosa, pero no es un fármaco.
Una última palabra
Los ISRS son fármacos que llevan décadas en el mercado, que se prescriben millones de veces al año, y sobre los que todavía estamos aprendiendo cómo funcionan realmente. Esa honestidad intelectual no debilita la confianza en el tratamiento. La refuerza, porque sitúa al paciente en un marco de comprensión que le permite participar activamente en su propio cuidado. Para la persona con distimia que lleva años funcionando por debajo de sus posibilidades, que ha aprendido a llamar normalidad a un estado que no lo es, y que finalmente consulta y recibe una prescripción: ese fármaco puede ser literalmente la primera vez que su cerebro tiene los recursos bioquímicos para procesar lo que necesita procesar. No es rendición. No es debilidad. No es estar loca. Es inteligencia terapéutica. Y explicarlo con precisión, con respeto y sin condescendencia es, también, una intervención de cuidado.

Sistemas de neurotransmisión abordados: serotonina, dopamina, glutamato, GABA y sistema endocannabinoide. Moléculas mencionadas: fluoxetina, sertralina, escitalopram, citalopram, paroxetina, fluvoxamina y vortioxetina.